Studiu îngrijorător: părinții refuză să-și vaccineze copiii, iar Satu Mare se numără printre județele cu cea mai mică rată de vaccinare. Printre cauzele identificate sunt dezinformarea din social media, desființarea vaccinării în școli și izolarea din rural. Organizația Salvați Copiii România a lansat, joi, un avertisment.
Tot mai mulți părinți aleg să nu-și vaccineze copiii, ceea ce a dus la o scădere progresivă a ratelor de acoperire vaccinală pentru ROR (rujeolă-oreion-rubeolă), în special pentru doza a doua administrată la 5 ani. Astfel, dacă pentru prima doză acceptarea este relativ bună, la rapel rata scade dramatic, ajungând în unele comunități până la doar 20%, în condițiile în care România a înregistrat 77.8% dintre toate cazurile de rujeolă din UE. Principalele cauze țin de carențele informaționale, de dezinformarea din social media, precum și de bariere sistemice, cum ar fi birocrația excesivă, lipsa resurselor materiale, desființarea vaccinării în școli și lipsa transportului, arată datele unui studiu calitativ complex al Salvați Copiii România.
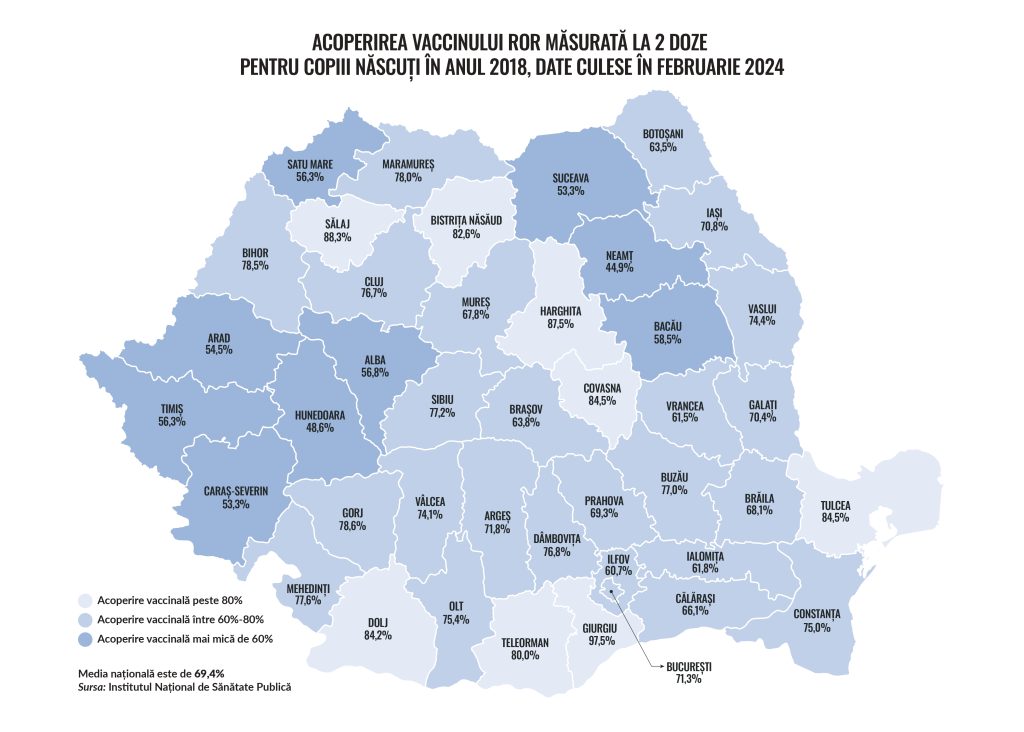
Datele culese în februarie 2024 pentru copiii născuți în anul 2018, acoperire măsurată la două doze, arată că media națională a vaccinării pentru ROR este de 69,4% (urban – 68,5%, rural – 70,6%), cu discrepanțe mari între județe:
- cea mai mare rată – Giurgiu 97.5%;
- cele mai mici rate – Neamț (44,9%), Hunedoara (48,6%), Caraș-Severin și Suceava (ambele cu 53,3%).
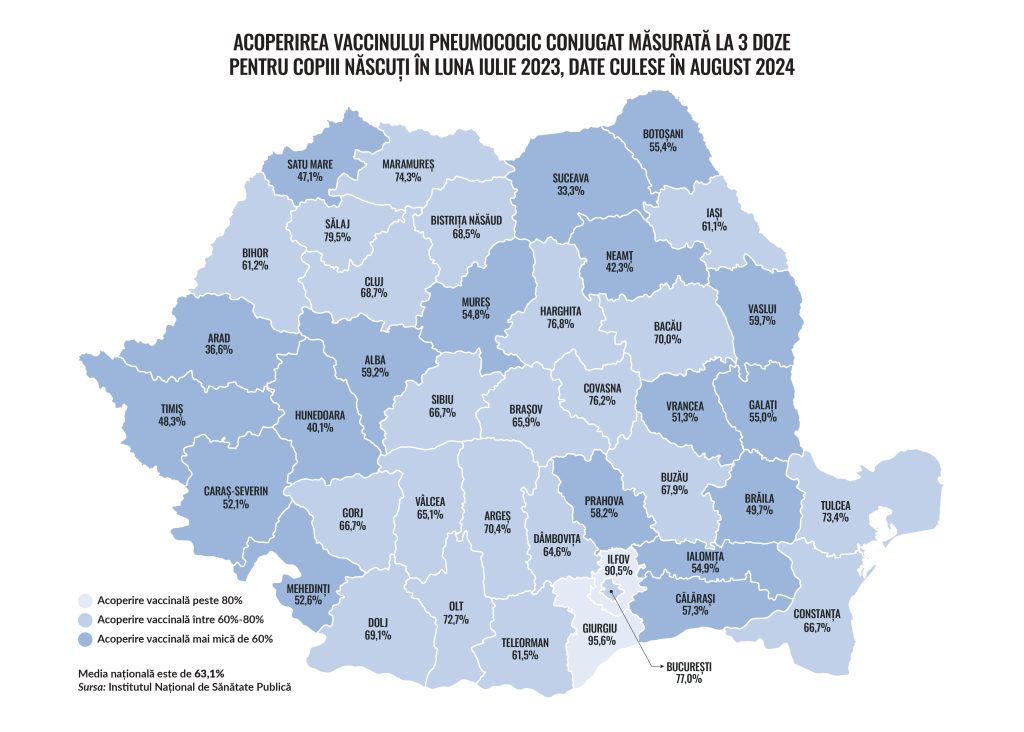
În cazului vaccinului pneumococic, din datele culese în august 2024, pentru copiii născuți în luna iulie 2023, acoperire măsurată la trei doze, reiese că media națională este de 63,1% (urban – 65,6%, rural – 59,8%), cu:
- cea mai mare rată în Giurgiu – 95,6%;
- cele mai mici rate în Suceava (33,3%), Arad (36,6%) și Hunedoara (40,1%).
Studiul “Bariere în calea vaccinării în mediul rural din România. Un studiu calitativ privind perspectivele asistenților medicali comunitari și ale medicilor de familie” se concentrează pe două vaccinuri esențiale din calendarul național de imunizare și un vaccin opțional: vaccinul ROR (rujeolă-oreion-rubeolă), vaccinul pneumococic conjugat și vaccinul împotriva virusului papiloma uman (HPV). Selecția acestor vaccinuri a fost făcută în raport cu impactul epidemiologic al bolilor pe care le previn.
Studiul folosește o abordare calitativă, analizând perspectivele asistenților medicali comunitari și ale medicilor de familie care au în evidență peste 11.000 de copii din mediul rural. Eșantionul este de tip conveniență și provine din zonele rurale a nouă județe (Argeș, Bihor, Brașov, Constanța, Dolj, Hunedoara, Olt, Sibiu și Timiș).
Analiza datelor privind acoperirea vaccinală în perioada 2020-2024 evidențiază o tendință îngrijorătoare de scădere pentru cele două vaccinuri obligatorii, cu implicații semnificative pentru sănătatea publică. Scăderea ratelor de vaccinare a avut un impact epidemiologic semnificativ, evidențiat cel mai clar prin apariția epidemiei de rujeolă din decembrie 2023. Deosebit de îngrijorătoare este afectarea disproporționată a copiilor sub un an, trei dintre decesele cauzate de rujeolă fiind înregistrate la cei cu vârste între 7 și 8 luni, care nu erau încă eligibili pentru vaccinare.
Există diferențe semnificative între mediul urban și rural, unde ratele de vaccinare sunt constant mai scăzute. Legislația internă din România nu este tranșantă în ceea ce privește caracterul obligatoriu sau opțional al vaccinării copiilor. Deși această dualitate legislativă creează un context juridic ambiguu, legea subliniază importanța implementării vaccinării ca măsură esențială pentru sănătatea publică.
Studiul a identificat patru tipuri principale de bariere în calea vaccinării din perspectiva medicilor de familie și a asistenților medicali comunitari:
- Barierele atitudinale și comportamentale includ reticența post-COVID-19, refuzul categoric al unor comunități și frica de reacții adverse.
- Barierele socio-culturale sunt reprezentate de aspecte culturale, lingvistice, religioase și mobilitatea ridicată a familiilor.
- La nivel informațional, impactul negativ al mass-media, dezinformarea pe rețelele sociale și miturile despre vaccinare reprezintă obstacole majore.
- În plus, există bariere sistemice precum birocrația excesivă, lipsa resurselor materiale, desființarea vaccinării în școli și lipsa transportului.
O tendință importantă care se evidențiază din interviurile cu medicii de familie este scăderea progresivă a ratelor de acoperire vaccinală pentru ROR, în special pentru doza a doua administrată la 5 ani. Dacă pentru prima doză acceptarea este relativ bună, la rapel rata scade dramatic, ajungând în unele comunități până la doar 20%. Aceste provocări creează un cerc vicios în care lipsa rapelului reduce eficiența programului de imunizare, expunând copiii la riscul de îmbolnăvire chiar și după administrarea primei doze.
Vaccinul pneumococic nu reprezintă o provocare specifică în procesul de vaccinare din comunitățile rurale. Spre deosebire de alte vaccinuri precum ROR sau HPV, care generează frecvent reticență și necesită strategii specifice de abordare, vaccinul pneumococic este administrat de obicei fără probleme deosebite, adesea simultan cu alte vaccinuri.
Din interviurile realizate rezultă faptul că atât medicii de familie, cât și asistenții medicali comunitari identifică o reticență generală și un interes scăzut cu privire la vaccinul anti HPV. Interesul scăzut apare atât în rândul părinților, cât și în rândul unor medici: ” Nu vor. Nu vor nici să audă” (AMC 317), doar “40 din 3.000 de locuitori s-au vaccinat pentru HPV” (AMC 303). Această provocare este marcată de absența informării: “E vorba de lipsă de informare și teamă” (AMC 311). Pe lângă lipsa de informare, medicii de familie mai invocă și mentalitatea părinților: “Uite, doi-trei au acceptat. V-am spus despre mentalitatea de aici din zonă” (MF 214). Un aspect important care le face medicilor munca mai ușoară este recomandarea din partea medicilor ginecologi pentru vaccinarea HPV: “Sunt mămici care au fost la consultații de ginecologie și acolo li s-a spus că uite, ar fi bine [să se vaccineze]” (MF 211); „Am avut solicitări pentru vaccinarea HPV, în mare parte la indicația specialistului, pentru cei care deja aveau tulpini de virus” (MF 204).
Din analiza interviurilor reiese că relația medicilor de familie cu părinții este complexă și variază semnificativ. Mulți medici raportează comportamente de evitare din partea părinților, care amână constant vaccinările și refuză să-și asume în scris decizia. Medicii văd asistenții medicali comunitari ca intermediari ideali pentru comunicarea cu grupurile vulnerabile sau rezistente la vaccinare.
Medicii de familie identifică multiple obstacole la nivel sistemic, precum absența consecințelor pentru nevaccinare și desființarea vaccinării în școli, care au redus semnificativ ratele de imunizare, în special în comunitățile vulnerabile și izolate. Din perspectiva lor, barierele culturale și sociale, precum și mobilitatea ridicată a familiilor, complică și mai mult eforturile de vaccinare. În plus, în interacțiunea cu părinții, medicii observă că frica de reacții adverse și lipsa percepției privind gravitatea bolilor prevenibile prin vaccinare reprezintă obstacole semnificative în convingerea acestora să-și vaccineze copiii.
Pentru a crește ratele de vaccinare, medicii identifică nevoi multiple și interconectate. La nivel național, ei solicită un cadru legislativ mai strict privind vaccinarea și campanii mass-media mai intense de informare și educare. La nivel local și operațional, principalele nevoi includ: extinderea rețelei de asistență medicală comunitară, reducerea birocrației în raportarea vaccinărilor, asigurarea transportului pacienților către cabinete și o mai bună implicare a reprezentanților minorităților. O nevoie specifică frecvent menționată este reintroducerea vaccinării în școli, care în trecut asigura rate mai bune de acoperire vaccinală. Medicii subliniază și importanța dezvoltării propriilor abilități de comunicare prin participarea la cursuri specializate.
“Concluziile acestui studiu subliniază importanța inițiativelor de educație pentru sănătate, extrem de necesare pentru a combate răspândirea dezinformării. Prioritizarea educației și facilitarea transmiterii informațiilor corecte către familii pentru a le ajuta să ia decizii informate sunt esențiale pentru a construi încredere între comunități și profesioniștii locali din domeniul sănătății. La MSD, ne angajăm să sprijinim inițiativele care echipează comunitățile cu informații precise și care promovează dreptul fiecărui copil la vaccinuri care salvează vieți”, a declarat Marcelo Pascual Morales, Managing Director MSD România & Republica Moldova.
La rândul ei, Gabriela Alexandrescu, Președinte Executiv Salvați Copiii România, vorbește despre importanța politicilor sociale integrate, care să asigure accesul copiilor și al părinților la servicii de educație și de sănătate: “Accesul la servicii medicale de calitate înseamnă totodată și acces la informație corectă, la programe de informare și de conștientizare, astfel încât părinții să ia cele mai bune decizii pentru copiii lor. Totodată, atunci când vorbim despre grupuri socio-economice vulnerabile, trebuie să dezvoltăm programe prin care acestea să beneficieze de vaccinare la îndemână.”
La nivel global vaccinarea reprezintă un instrument esențial în prevenirea bolilor și protejarea sănătății publice, salvând viețile a 2-3 milioane de copii anual. În România, schema națională de vaccinare este reglementată prin Calendarul național de vaccinare.




Copii căruia părinții refuză să se vaccineze , să fie trecuți pe liste de așteptare și să plătească toate tratamentele și spitalizarea .
Nu e vina copiiilor ca părinții lor sunt bătuți în cap. Culmea, în unele cazuri unii părinți lucrează în sistemul sanitar deci sunt cadre medicale! Cunosc și eu cazuri concrete.